Verwijdering van netje na open liesbreukoperatie
Onze techniek voor het verwijderen van liesbreuknetjes is specifiek gericht op complicaties die ontstaan zijn na een open liesbreukoperatie volgens de Lichtenstein-methode. Onze chirurgen verwijderen het problematische netje met grote zorg en herstellen het getroffen gebied met de natuurlijke Shouldice-techniek, waarbij geen nieuw kunststof materiaal wordt gebruikt. Deze aanpak verlicht pijn, verkleint het risico op nieuwe complicaties en helpt u om opnieuw vrij en actief te leven – zónder blijvende beperkingen.
Chronische pijn na een open liesbreukoperatie met netje
Chronische liespijn komt voor bij 12% tot 37% van de patiënten die een liesbreukoperatie met een netje hebben ondergaan [1-7], en kan een grote invloed hebben op hun levenskwaliteit. Bij open (Lichtenstein) liesbreukoperaties met netjes wordt die pijn vaak veroorzaakt door complicaties zoals beknelde zenuwen, krimp of verplaatsing van het netje, of een chronische ontsteking. Deze klachten kunnen leiden tot aanhoudend ongemak, verminderde beweeglijkheid en chronische pijn of ontsteking. In veel gevallen kan het verwijderen van het netje zorgen voor aanzienlijke verlichting.
Open versus laparoscopische verwijdering van netjes
Bij een open ingreep wordt het netje vlak onder de huid geplaatst, waardoor het eenvoudiger te verwijderen is dan bij een laparoscopisch geplaatst netje, dat dieper achter de buikspieren ligt. Deze pagina focust specifiek op het verwijderen van open geplaatste netjes. Heeft u een laparoscopisch netje en ervaart u klachten? Neem dan gerust contact met ons op – wij bekijken graag of verwijdering in uw situatie mogelijk is.

Begin van de operatie
Na toediening van een algemene narcose, beginnen we met de verwijdering van het matje door een kleine incisie van 5 cm te maken in het liesgebied. Bij het verwijderen van matjes maken onze chirurgen meestal gebruik van het oorspronkelijke litteken, waardoor extra littekenvorming wordt geminimaliseerd en directe toegang tot het matje mogelijk is, voor een precieze en effectieve verwijdering.
Zaadstreng
Onderhuids vet
Aponeurose van de
buitenste schuine buikspier
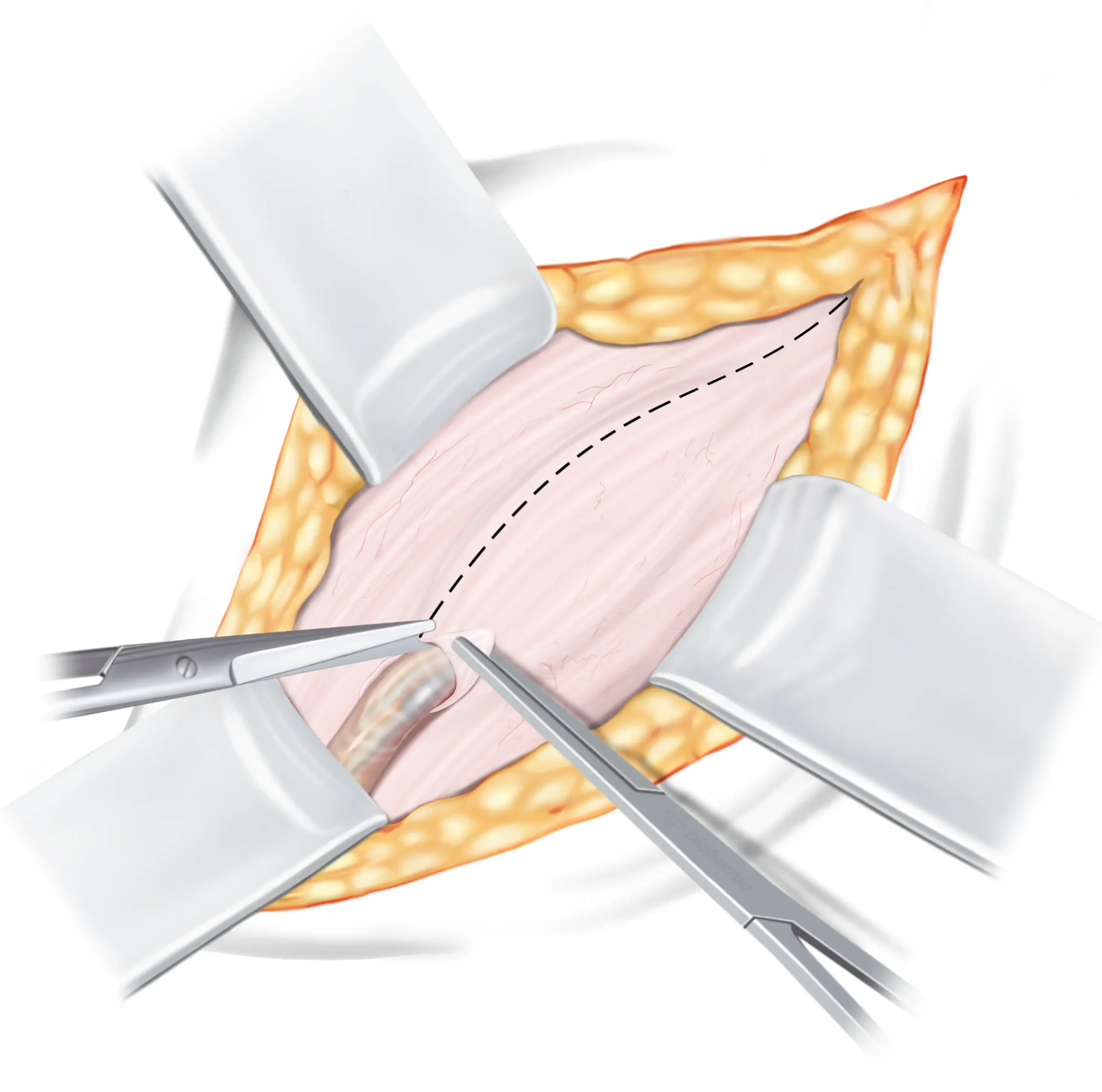
Openen van het lieskanaal
Het eerste weefsel dat we tegenkomen is de aponeurose van de buitenste schuine buikspier ↓, die het dak van het lieskanaal ↓ vormt. Om toegang te krijgen tot het lieskanaal, moet deze weefsellaag worden geopend. Belangrijk om te vermelden is dat het openen van de aponeurose geen invloed heeft op de functionaliteit, omdat deze in de laatste stap van de operatie weer gesloten wordt. Na het openen wordt de zaadstreng ↓ veilig opzijgelegd en worden de twee flappen van de aponeurose voorzichtig naar buiten gevouwen, omdat deze later in het herstelproces worden gebruikt.
GEDETAILLEERDE UITLEG
De aponeurose van de buitenste schuine buikspier wordt ingesneden van de oppervlakkige liesring tot voorbij de diepe liesring. Na het openen wordt het bovenste deel van de aponeurose iets omhoog geheven en met een vinger losgemaakt van de onderliggende binnenste schuine buikspier.
Liesband
Onderhuids vet
Teruggetrokken flap van de
buitenste schuine aponeurose
Zaadstreng
Plastic matje
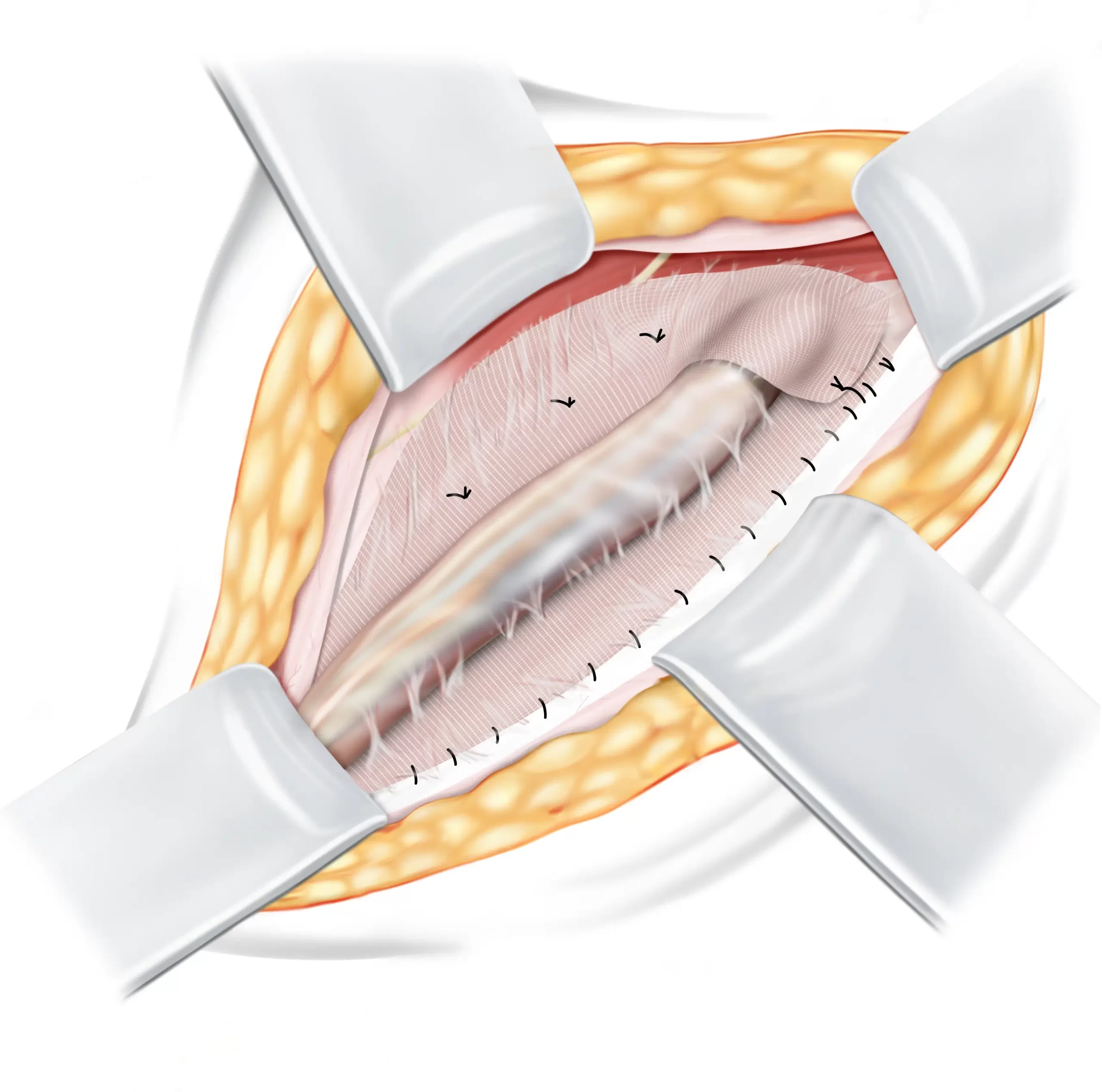
Verwijderen van het matje
Onze chirurgen beginnen met het voorzichtig verwijderen van de hechtingen die het matje aan het omringende weefsel hebben bevestigd. Dit delicate proces houdt in dat het matje wordt losgemaakt van eventuele verklevingen met het omringende weefsel en de zenuwen. Indien nodig verwijdert de chirurg ook verklevingen aan nabijgelegen zenuwen, waarbij hij ervoor zorgt dat deze met zorg worden behandeld. In gevallen waar een zenuw door het matje heen is gegroeid, moet deze mogelijk worden doorgesneden om aanhoudende pijn te voorkomen. Zodra de hechtingen en verklevingen zijn verwijderd, wordt het matje volledig of gedeeltelijk verwijderd, afhankelijk van de mate waarin het met het weefsel is vergroeid.
GEDETAILLEERDE UITLEG
In deze fase van de operatie verwijdert de chirurg nauwkeurig de tackers of hechtingen die het matje aan de liesband, de interne schuine spier en andere omliggende weefsels bevestigen. Deze stap omvat een zorgvuldige dissectie om het matje los te maken van eventuele fibrotische verklevingen aan de omringende weefsels, zodat het gebied zo weinig mogelijk wordt beschadigd. De chirurg besteedt speciale aandacht aan neurovasculaire structuren en verwijdert verklevingen rond de ilio-inguinale, iliohypogastrische en genitofemorale zenuwen om neuropathische complicaties te voorkomen. Als een zenuw bekneld is geraakt of door het matje heen is gegroeid, kan een neurectomie worden uitgevoerd om chronische pijn te verlichten. Afhankelijk van de mate van vergroeiing met omliggend weefsel wordt het matje gedeeltelijk of volledig verwijderd.
Shouldice-hechtingen
Nu het matje is verwijderd, kan onze chirurg verder gaan met de Shouldice-techniek om de zwakke plek in de lies aan te herstellen. De Shouldice-techniek bestaat uit een viervoudige hechtingstechniek waarbij lagen weefsel in de lies overlappen, om een natuurlijke en duurzame barrière te creëren die effectief voorkomt dat zowel directe als indirecte breuken terugkeren.
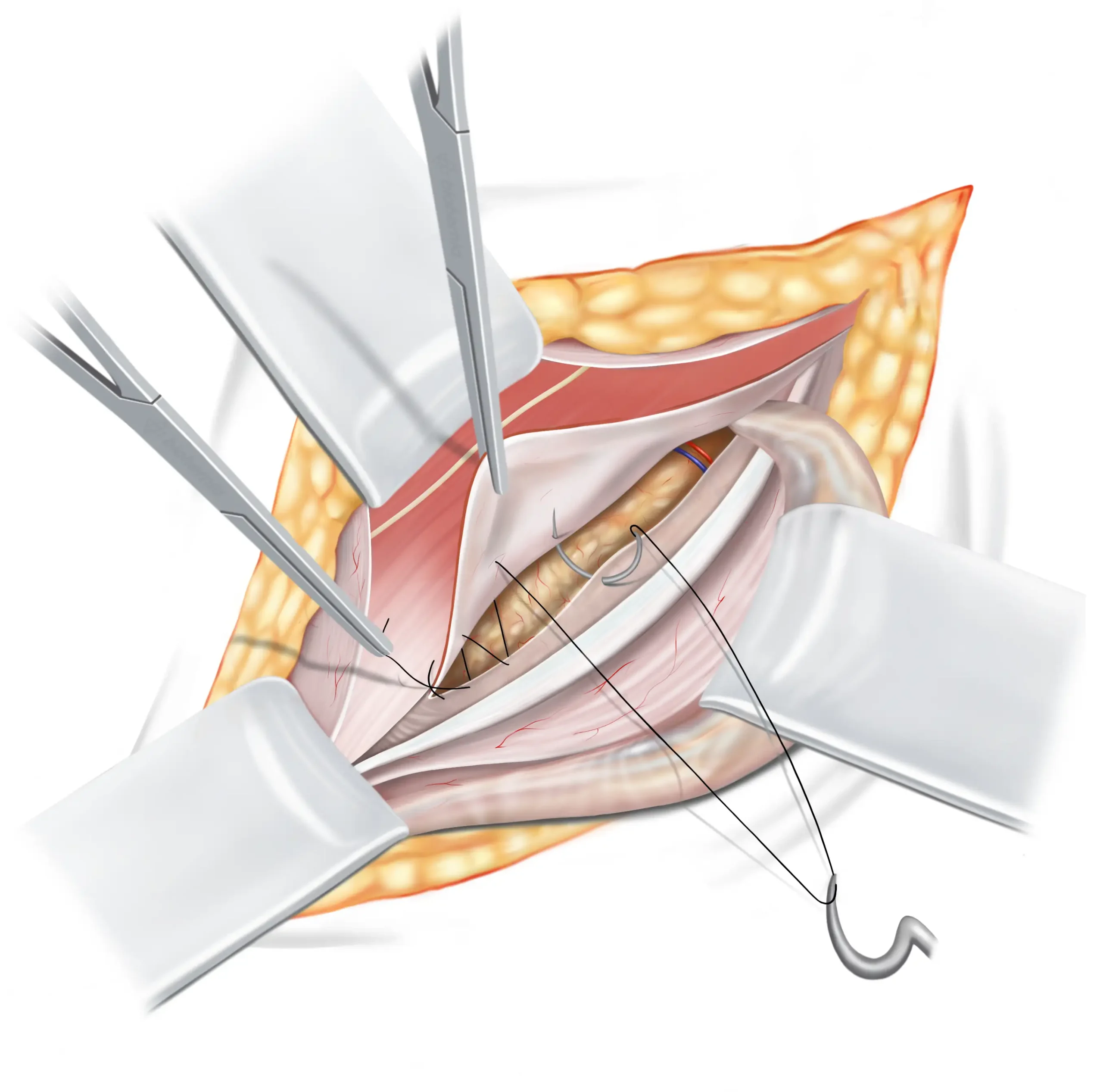
Eerste hechtingslijn
De eerste hechting wordt vastgezet, waarbij een deel ervan verlengd blijft. Dit verlengde deel wordt later verbonden met de tweede hechtingslijn. Terwijl deze hechting opzij gaat, verbindt hij drie lagen weefsel en spieren met de onderste flap van de transversale fascia. De hechting loopt vervolgens door naar de diepe liesring.
GEDETAILLEERDE UITLEG
De hechting wordt vastgezet en een lange draad blijft over om te verbinden met de terugkerende hechting van de tweede lijn. Terwijl de eerste hechtingslijn zijwaarts beweegt, omvat hij de driedubbele laag van de mediale zijde naar de iliopubische tractus aan de laterale zijde. Een sectie van ongeveer 1 cm breed van de mediale flap blijft vrij hangen. Halverwege naar de diepe liesring wordt de rand van de rectus spier onbeschikbaar en wordt uitgesloten van de continue hechting, die vervolgens doorgaat naar de diepe liesring.
Zaadstreng
Onderhuids vet
Liesband
Iliohypogastrische zenuw
Binnenste schuine buikspier
Extraperitoneaal vet
Tweede hechtingslijn
Bij de binnenste liesring keert de hechtingslijn om, waarbij een hangend deel van de drie weefsellagen wordt bevestigd aan de liesband. Wanneer de hechting het begin van de eerste hechtingslijn bereikt, wordt het bevestigd aan het achtergelaten uiteinde van de eerste hechting.
GEDETAILLEERDE UITLEG
Bij het bereiken van de binnenste liesring keert de hechting om, om de tweede lijn te vormen. Deze lijn beweegt richting de ‘pubic crest’ en integreert de losse rand van de driedubbele laag met de liesband. Dicht bij de ‘pubic crest’ wordt de hechting verbonden en vastgezet met het eerder achtergelaten uiteinde.
Zaadstreng
Onderhuids vet
Iliohypogastrische zenuw
Liesband
Binnenste
schuine buikspier
Flap van drie lagen:
1. Binnenste schuine buikspier
2. Transversus abdominis
3. Transversale fascia
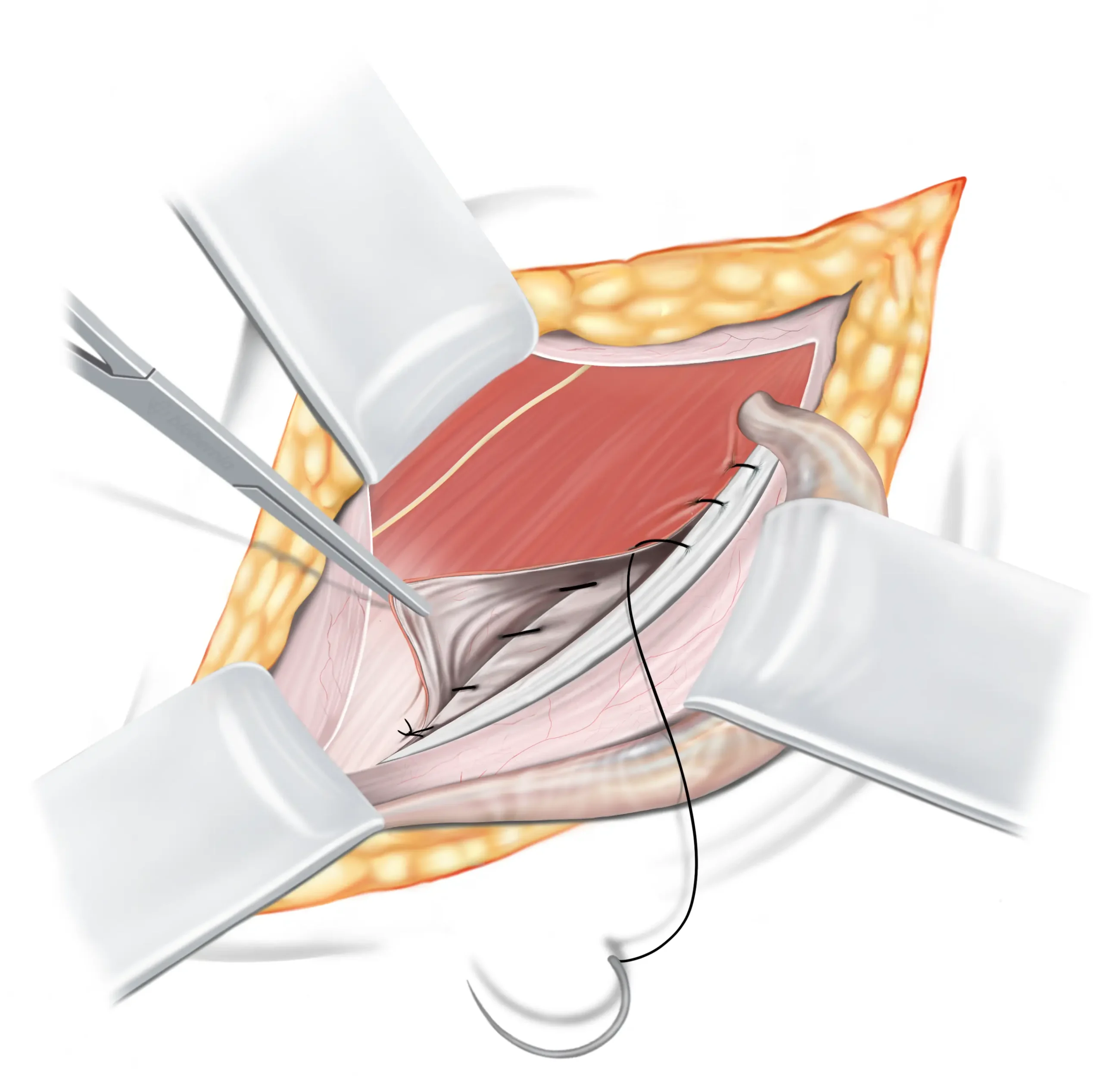
Derde hechtingslijn
We zullen nu een tweede hechtingdraad gebruiken, die zal worden gebruikt voor zowel de derde als de vierde hechtingslijn. Voor deze stap gebruiken we een oplosbaar hechtdraad ↓. Deze begint bij de binnenste liesring, waarbij het middelste deel van onze driedubbele flap wordt opgenomen, waarna het verschuift om een deel van de aponeurose van de buitenste schuine buikspier op te nemen. Het loopt dicht bij onze vorige hechtingslijn, maar dichter bij de oppervlakte, waardoor een soort tweede liesband ontstaat.
GEDETAILLEERDE UITLEG
We gaan nu verder met de tweede hechting, die zal worden gebruikt voor zowel de derde als de vierde hechtingslijn. Beginnend bij de binnenste liesring, verbindt de derde lijn eerst de mediale zijde van de driedubbele laag, waarna hij verschuift om de binnenste laag van de aponeurose van de buitenste schuine buikspier te integreren. Deze loopt parallel aan de tweede lijn, maar op een meer oppervlakkig niveau, waardoor een soort tweede liesband ontstaat.
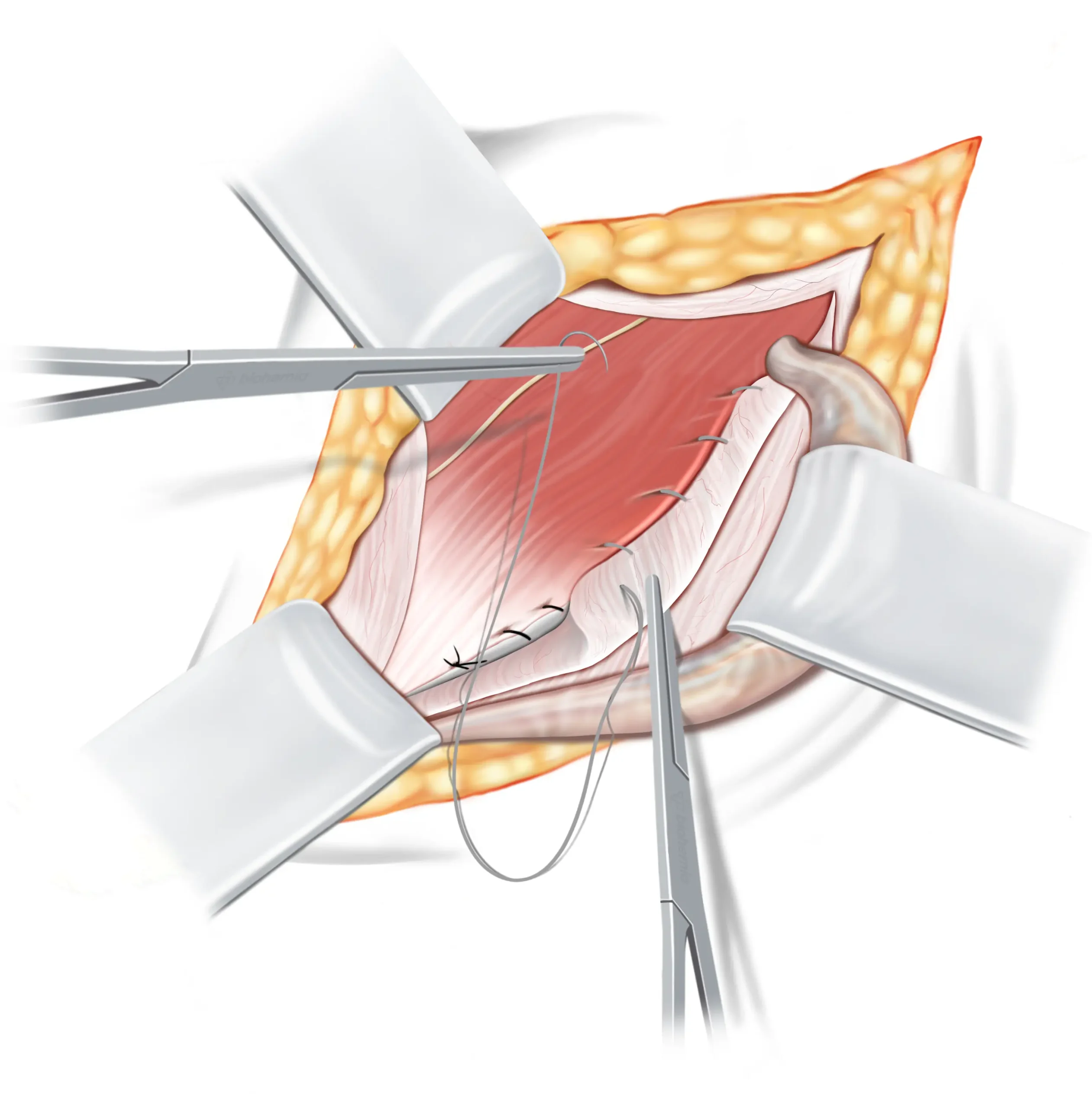
Zaadstreng
Onderhuids vet
Teruggetrokken flap van de
buitenste schuine aponeurose
Binnenste schuine buikspier
Iliohypogastrische zenuw
Aponeurose van de buitenste
schuine buikspier
Vierde hechtingslijn
De hechtingslijn keert daarna terug naar de liesring, en eindigt door beide uiteinden van de hechtingslijn stevig aan elkaar vast te maken.
GEDETAILLEERDE UITLEG
Bij het bereiken van de ‘pubic crest’ loopt de vierde lijn terug richting de binnenste liesring, waarbij de driedubbele laag naadloos wordt samengevoegd met de binnenkant van de aponeurose van de buitenste schuine buikspier, alsof er een extra liesband wordt gecreëerd. Bij de binnenring worden beide uiteinden van de hechtingen stevig aan elkaar geknoopt.
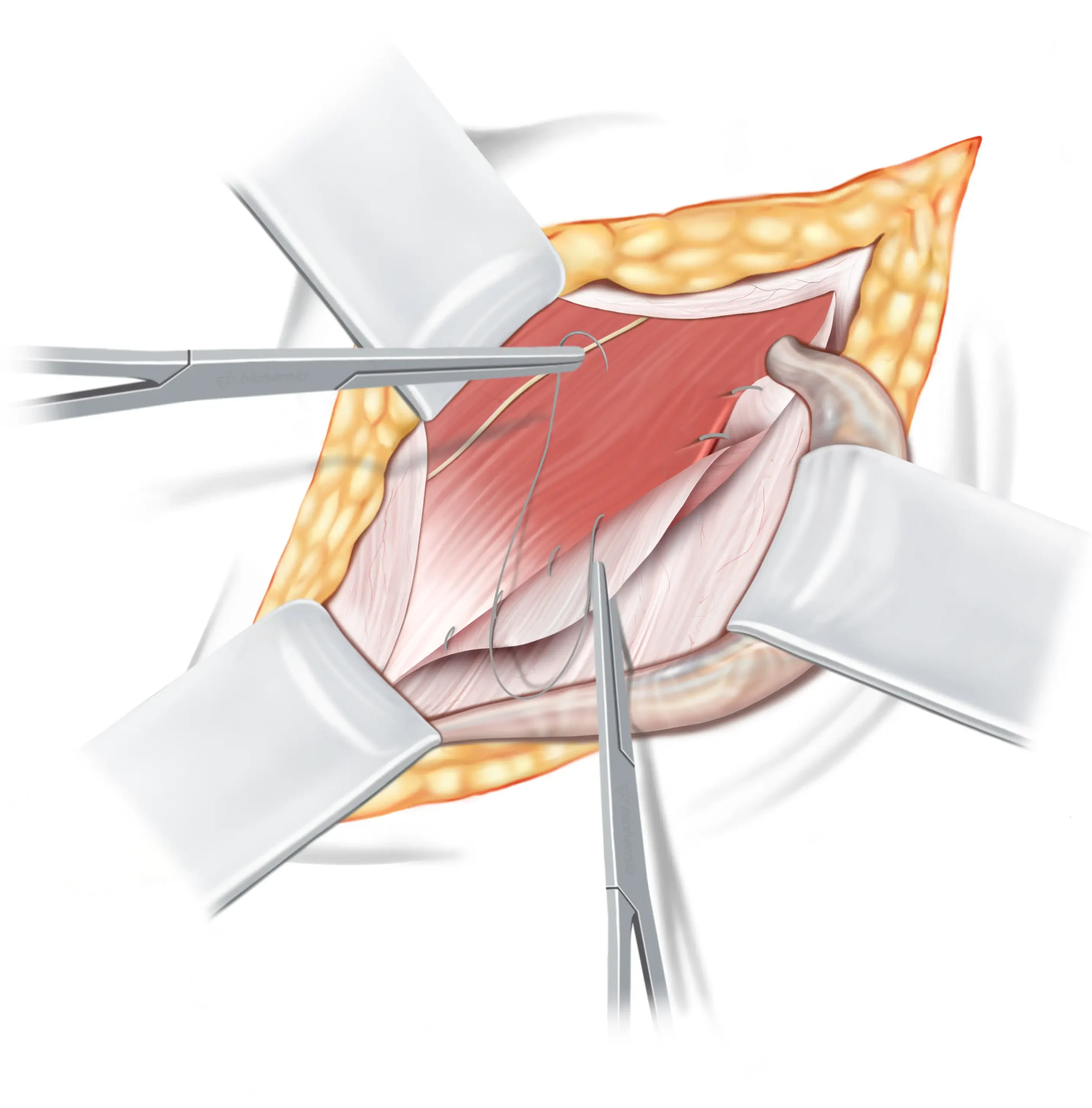
Zaadstreng
Onderhuids vet
Iliohypogastrische zenuw
Binnenste schuine buikspier
Teruggetrokken flap van de
buitenste schuine aponeurose
Aponeurose van de
buitenste schuine buikspier
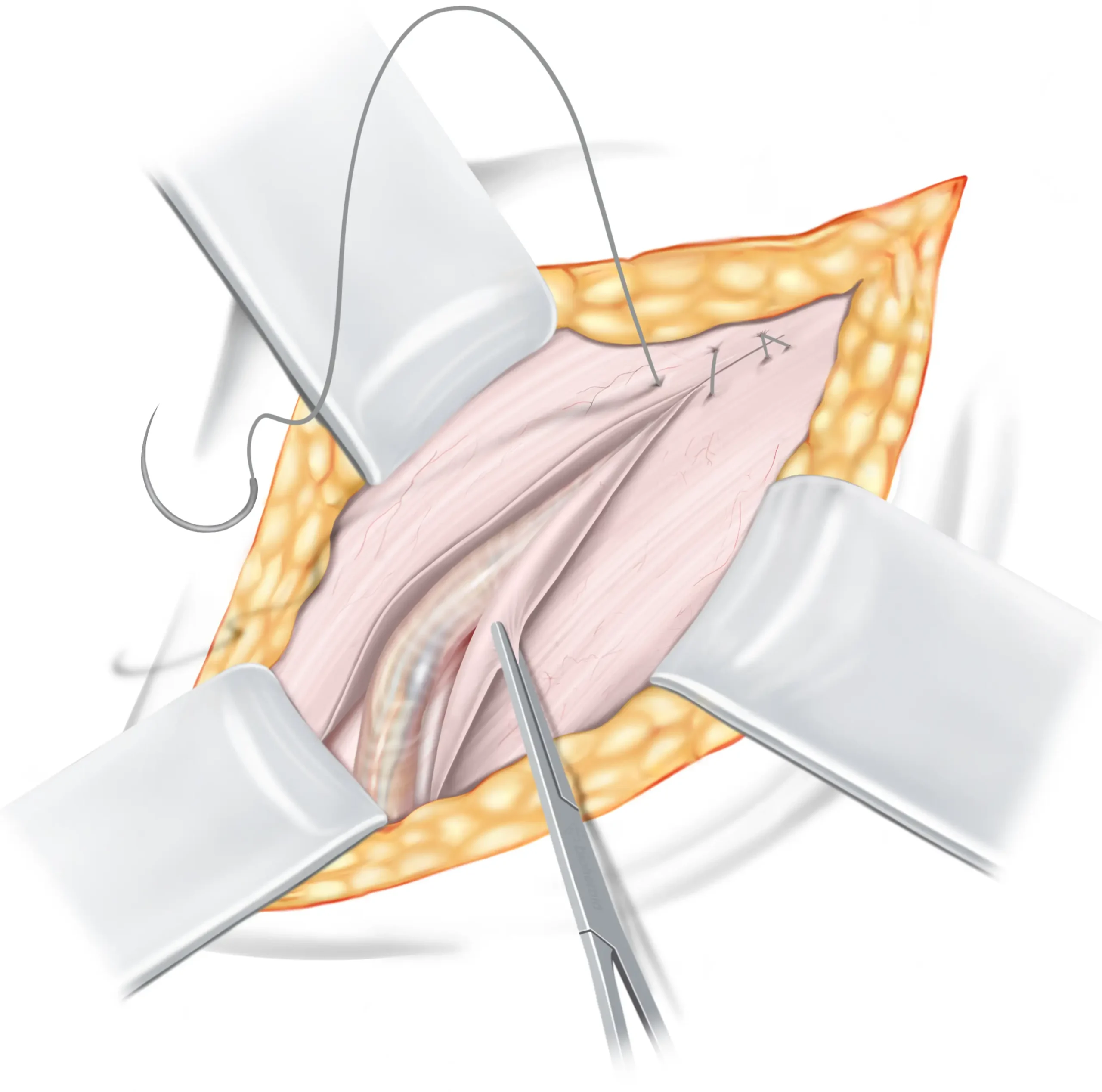
Zaadstreng
Onderhuids vet
Aponeurose van de
buitenste schuine buikspier
Afronden van de operatie
De zaadstreng wordt voorzichtig teruggebracht naar zijn natuurlijke positie en het lieskanaal wordt gesloten door het bindweefsel van de buitenste schuine buikspier samen te brengen en stevig vast te hechten met oplosbare hechtingen.
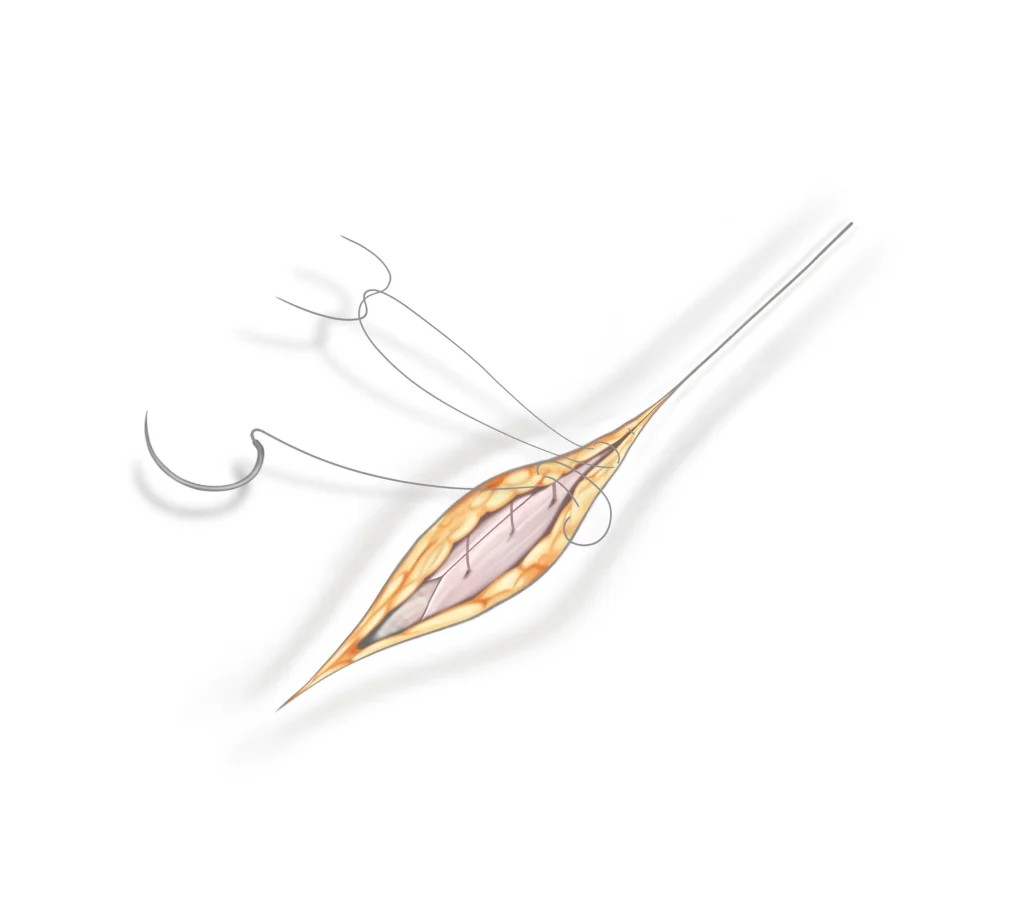
Het sluiten van de huid
Aan het einde van de operatie wordt de incisie gesloten met hechtingen die vanzelf worden opgenomen door het lichaam. U hoeft dus niet terug te komen voor het verwijderen van de hechtingen, omdat deze vanzelf oplossen. Er wordt ook een plaatselijke verdoving toegepast, waardoor het gebied na de operatie wat gezwollen kan lijken. Dit is een normale reactie die helpt om de pijn na de operatie te verminderen.

Wondverzorging
In de laatste stappen wordt medische lijm aangebracht en worden Steri-Strips op uw wond geplakt. Deze strips helpen om de randen van de wond bij elkaar te houden, waardoor littekenvorming tijdens het genezingsproces wordt geminimaliseerd. U kunt de strips na een week veilig verwijderen.
DISCLAIMER
De illustraties op deze pagina zijn aangepast in grootte—sommige vergroot, andere verkleind—om het begrip te vergemakkelijken. Ze zijn bedoeld om een vereenvoudigde uitleg van de operatietechniek te geven en weerspiegelen niet de complexe aard van de menselijke anatomie, noch de ingewikkelde uitdagingen die bij echte chirurgische ingrepen worden aangetroffen. In het menselijk lichaam is alles met elkaar verbonden, waardoor het identificeren van weefsels, zenuwen en bloedvaten moeilijker is dan de illustraties suggereren. Daarom zijn aanzienlijke ervaring en chirurgische vaardigheden essentieel om de geïllustreerde operatietechniek nauwkeurig en effectief uit te voeren.
Veelgestelde vragen
1. Is een verwijdering van mijn netje(s) nodig?
Een operatie ter verwijdering van een liesbreuknetje kan nodig zijn als u chronische pijn, ongemak of andere complicaties ervaart na een liesbreukoperatie met een netje. Veelvoorkomende problemen zijn beknelde zenuwen, infecties, ontstekingen of een gevoel van een vreemd lichaam, veroorzaakt door het netje.
2. Hoe lang duurt het herstel na een verwijdering van een netje?
Het herstel na een operatie voor het verwijderen van liesbreuknetjes duurt meestal een paar weken, maar volledig herstel kan tot 12 weken duren. Na de ingreep moet u een aantal dagen in de buurt blijven voor nazorgafspraken. Gedurende deze tijd zal uw chirurg uw herstel in de gaten houden en u persoonlijke begeleiding geven om een soepel herstel te garanderen.
3. Wat zijn de risico’s van het verwijderen van een liesbreuknetje?
Zoals bij elke operatie brengt het verwijderen van een netje risico’s met zich mee, zoals infectie, bloedingen of schade aan omliggende weefsels en zenuwen. Onze chirurgen besteden echter speciale aandacht aan het voorkomen van zenuwbeschadiging en het behandelen van zenuwbeknellingen die mogelijk zijn ontstaan door het netje.
4. Heb ik nog extra operaties nodig nadat het netje is verwijderd?
Nee, tijdens dezelfde operatie waarin het netje wordt verwijderd, wordt de zwakke plek in uw lies hersteld. Onze chirurgen passen vaak de Shouldice-techniek toe, een operatietechniek die het verzwakte gebied versterkt met uw eigen weefsel en zo een natuurlijke en duurzame oplossing biedt. Een aparte operatie is hiervoor niet nodig.
5. Wat zijn de slagingspercentages en mogelijke risico’s van deze operatie?
In 95% van de gevallen is het verwijderen van een netje mogelijk. Op basis van de uitgebreide ervaring van Dr. Koch, inclusief onderzoek onder meer dan 200 patiënten die een liesbreuknetje lieten verwijderen, werden de volgende succespercentages waargenomen:
- 25% van de patiënten werd volledig pijnvrij na de operatie.
- 60% van de patiënten ervoer een aanzienlijke vermindering van pijn – wat betekende dat zij konden terugkeren naar een betere levenskwaliteit met veel minder ongemak.
Samen betekent dit dat 85% van de patiënten een significante verbetering van hun symptomen zag, wat de effectiviteit van het verwijderen van netjes onderstreept. Een klein percentage van de patiënten had minder gunstige uitkomsten:
- 10% meldde weinig tot geen verandering in hun symptomen.
- 5% ervoer meer pijn (4% met iets meer pijn en slechts 1% met aanzienlijk meer pijn).
Deze resultaten tonen aan dat verwijderen van liesbreuknetjes in de overgrote meerderheid van de gevallen succesvol is in het verlichten van pijn en het verbeteren van de levenskwaliteit. Met minimale risico’s en een aanzienlijke kans op verbetering biedt deze ingreep hoop voor mensen die kampen met, de vaak, invaliderende gevolgen van complicaties na een liesbreukoperatie met netje.
6. Veroorzaakt de Shouldice-techniek spanning in de lies?
De term “spanningsvrije” herstelmethode is meer een marketingterm die wordt gebruikt door bedenkers van verschillende liesbreukbehandelingen om hun aanpak te benadrukken. Echter, Een bepaalde mate van spanning is normaal bij elke liesbreukoperatie. Dit geldt ook voor de Shouldice-methode, net als voor andere natuurlijke weefsel- en netjes-gebaseerde technieken.
Als we het hebben over het herstellen van een breuk, brengen we in feite weefsels samen om een scheur of zwakte in de buikwand te herstellen. Dit proces brengt van nature enige initiële spanning met zich mee, aangezien de spieren en weefsels worden uitgelijnd voor genezing. Deze spanning is echter meestal mild en tijdelijk, omdat het menselijk lichaam opmerkelijk aanpasbaar is. Net zoals spieren zich geleidelijk strekken en versterken als reactie op training, passen de weefsels in de buik zich aan en herstellen ze na de operatie, waardoor de initiële spanning afneemt in een proces dat bekend staat als spieradaptatie.
Dit genezingsproces weerspiegelt natuurlijke lichaamsveranderingen, vergelijkbaar met die van gewichtheffers wanneer hun spieren zich aanpassen aan het tillen van zware gewichten, of de ongelooflijke aanpassingen die het lichaam van een vrouw doormaakt tijdens de zwangerschap. Dus, hoewel er mogelijk wat lichte, tijdelijke spanning wordt gevoeld bij de Shouldice-methode, maakt dit deel uit van het natuurlijke genezingsproces, dat afneemt naarmate uw lichaam zich aanpast en herstelt.
Terminologie
Lees meer over de termen die op deze pagina worden gebruikt in onze eenvoudige, makkelijk te begrijpen woordenlijst.
De aponeurose van de buitenste schuine buikspier
De aponeurose van de buitenste schuine buikspier functioneert als een verbindend weefsel dat de buitenste schuine spier verbindt met de botten in de buikstreek (de onderste ribben en het bekken). U kunt het zien als een stevige plaat die de spier aan zijn omgeving bevestigt. Deze verbinding biedt stabiliteit en ondersteuning aan de spier, wat de algehele kracht en functionaliteit van uw buikgebied vergroot. Hoewel de hoofdfunctie het vastmaken van spieren is, draagt het ook bij aan de structurele integriteit van de buikwand.
Het lieskanaal
Het lieskanaal is een kanaal in de onderbuik, naast de lies. Het dient als een doorgang voor structuren zoals bloedvaten en de zaadstreng. Dit kanaal speelt een belangrijke rol in de mannelijke anatomie en seksuele functionaliteit.
De diepe liesring
Beschouw de diepe liesring als een soort doorgang in de onderbuik, vlakbij de lies. Het is een natuurlijke opening in de buikwand. Deze opening maakt het mogelijk dat bloedvaten en de zaadstreng tussen uw binnenbuik en de liesstreek reizen.
Lichtenstein techniek
De Lichtenstein-techniek is een open operatietechniek die vaak wordt gebruikt om liesbreuken te behandelen met behulp van een matje. Tijdens deze procedure maakt de chirurg een incisie in de lies om direct toegang te krijgen tot de breuk. Vervolgens wordt een plastic matje over het verzwakte gebied geplaatst om de buikwand te versterken, en het matje wordt vastgezet met hechtingen of tackers.
In tegenstelling tot een laparoscopische ingreep, waarbij kleine incisies worden gemaakt en een camera en instrumenten worden gebruikt om de breuk van binnenuit te herstellen, wordt de Lichtenstein-operatie uitgevoerd via een grotere, open incisie van ongeveer 5 tot 8 cm.
De liesband
Stel u de liesband voor als een sterke, flexibele band die loopt van de voorkant van uw heupbot naar het schaambeen. Het is als een steunriem voor uw onderbuik en liesstreek. Deze band helpt om alles op zijn plaats te houden en biedt stabiliteit aan dit gebied. Net zoals een riem uw broek ondersteunt, ondersteunt de liesband de structuren in uw onderbuik, zodat alles blijft waar het hoort.
Binnenste schuine buikspier
De binnenste schuine buikspier is een van de drie lagen spieren die de buikwand vormen. In de liesstreek bevindt de binnenste schuine spier zich tussen de buitenste schuine buikspier en de transversus abdominis-spier. Deze spier helpt u bij het draaien, buigen en bewegen van uw romp.
De zaadstreng
Zie de zaadstreng als een soort bundel of koord die belangrijke elementen bevat zoals bloedvaten, zaadvaten en zenuwen. Het bevindt zich in uw liesstreek en verbindt uw teelbal met de basis van uw penis, door uw buikwand heen. Deze streng is als een snelweg die sperma laat reizen tussen uw teelbal en uw penis. Het is een essentieel onderdeel van uw anatomie en speelt een belangrijke rol in het voortplantingssysteem.
Oplosbare hechtingen
Oplosbare hechtingen zijn ontworpen om op een gecontroleerde manier in uw lichaam af te breken. Dit betekent dat de hechtingen na verloop van tijd geleidelijk oplossen in water en uw lichaam verlaten door uw urine. Ze zijn gemaakt van een stof die afbreekt via een natuurlijk proces dat hydrolyse wordt genoemd.
Verdere lectuur
Bekijk onze bronnen en zorgvuldig geselecteerde wetenschappelijke literatuur voor een dieper inzicht in het verwijderen van matjes en de Shouldice-methode.
- Aasvang E, Kehlet H (2004) Chronic postoperative pain: the case
of inguinal herniorrhaphy. Br J Anaesth 95(1):69–76 ↗ - Kehlet H, Jensen TS, Woolf CJ (2006) Persistent postsurgical
pain:risk factors and prevention. Lancet 367(9522):1618–1625 ↗ - Franneby U, Sandblom G, Nordin P, Nyren O, Gunnarsson U (2006) Risk factors for long-term pain after hernia surgery. Ann
Surg 2:212–219 ↗ - Poobalan AS, Bruce J, Smith WC, King PM, Krukowski ZH et al
(2002) A review of chronic pain after inguinal herniorrhaphy.
Clin J Pain 19(1):48–54 ↗ - Ferzli GS, Edwards E, Al-Khoury G, Hardin R (2008) Post-
herniorrhaphy groin pain and how to avoid it. Surg Clin North
Am 88(1):203–216 ↗ - Aasvang EK, Bittner R, Kehlet H (2010) Predictive risk factors
for persistent postherniotomy pain. Anesthesiology
112(4):957–969 ↗ - Linderoth G, Kehlet H, Aasvang EK et al (2011) Neurophysio-
logical characterization of persistent pain after laparoscopic
inguinal hernia repair. Hernia 15:521–529 ↗ - Bendavid, R., Koch, A., Iakovlev, V.V. (2017). The Shouldice Repair 2016. In: Hope, W., Cobb, W., Adrales, G. (eds) Textbook of Hernia. Springer, Cham. ↗
- Lorenz R, Arlt G, Conze J, Fortelny R, Gorjanc J, Koch A, Morrison J, Oprea V, Campanelli G. Shouldice standard 2020: review of the current literature and results of an international consensus meeting. Hernia. 2021 Oct;25(5):1199-1207. ↗
- Schumpelick V. Does every hernia demand a mesh repair? A critical review. Hernia. 2001 Mar;5(1):5-8. ↗
- Bendavid R. New techniques in hernia repair. World J Surg. 1989 Sep-Oct;13(5):522-31. ↗
- Koch A, Lorenz R, Meyer F, Weyhe D. Hernia repair at the groin—who undergoes which surgical intervention? Zentralbl Chir. 2013;138:410–7. ↗
- Bendavid R, Howarth D. Transversalis fascia rediscovered. Surg Clin North Am. 2000 Feb;80(1):25-33. ↗
- Shouldice EB. The Shouldice repair for groin hernias. Surg Clin North Am. 2003 Oct;83(5):1163-87, vii. ↗
- Bendavid R. Biography: Edward Earle Shouldice (1890-1965). Hernia. 2003 Dec;7(4):172-7. ↗
- Bendavid R, Mainprize M, Iakovlev V. Pure tissue repairs: a timely and critical revival. Hernia. 2019 Jun;23(3):493-502. ↗
